
小児科 Pediatrics
-
インフルエンザ
概要
インフルエンザはインフルエンザウイルスによって起こる急性呼吸器感染症です。インフルエンザウイルスはA-D型に分類され、ヒトではA型・B型による流行がみられます。さらにそれぞれいくつかの種類が存在するため、同一シーズンに複数回インフルエンザにかかる場合もあります。接触・飛沫感染で広がり、潜伏期は1~2日。発熱・頭痛・悪寒・筋肉痛・倦怠感などとともに咳・鼻水もみられます。予防策としてはワクチン接種、手洗い・うがい・マスク着用が有用です。
 検査・治療方法
検査・治療方法問診・診察・流行状況などから判断し、できれば発症(発熱)から12時間以上経過した後に迅速抗原検査を行い診断します。
治療の基本は安静です。症状に合わせて解熱剤なども使用します。発症後48時間以内であれば、抗インフルエンザウイルス薬(内服・吸入など)を使用することで有熱期間の短縮が期待できます。
インフルエンザは多くの場合自然治癒しますが、時に重症化したり、合併症として脳症や肺炎などを引き起こすこともあります。インフルエンザ脳症は急速な意識障害をみとめる予後不良な疾患であるため、けいれんや異常言動などに厳重な注意が必要です。
学校保健安全法に基づき「発症した後5日を経過して、かつ、解熱した後2日(乳幼児は3日)を経過するまで」は出席停止期間となります。 -
RSウイルス感染症
概要
RSウイルスによる呼吸器感染症であり、接触・飛沫感染により3~5日の潜伏期のあと、鼻水・発熱・咳などの症状を引き起こします。1歳までに約70%の乳児が、2歳までにはほぼ100%の乳幼児が感染するといわれています。さらにRSウイルスは生涯何度でも感染する疾患です。年長児~成人の多くは、上記のかぜ症状が数日続いた後徐々に回復しますが、乳幼児は咳がひどくなったり、ぜーぜー(喘鳴)がひどくなる「細気管支炎」を引き起こすことがあり、特に生後6か月未満の乳児は重症化しやすいため注意が必要です。
 検査・治療方法
検査・治療方法診断には迅速抗原検査がありますが、保険適応にはいくつかの制限があります。
RSウイルスに有効な治療薬はないため、治療の基本は、咳や発熱に対する内服・吸入などの対症療法になります。呼吸状態が悪く重症度の高い場合は、入院し点滴や酸素投与などが必要になることもあります。
また予防として、現在小児に使用可能なワクチンはありませんが、妊婦が接種し新生児に免疫をつけるワクチンが2024年より使用できるようになりました。
早産児や基礎疾患をもったハイリスク児には抗RSウイルスヒト化モノクローナル抗体の予防投与が行われています。 -
マイコプラズマ感染症
概要
「肺炎マイコプラズマ」という細菌による感染症で、主に上気道炎や気管支炎などの呼吸器感染症を起こし、そのうち数~10%ほどが肺炎になるといわれています。6~12歳の学童に多くみられますが、成人にもみられます。接触・飛沫感染により広がり、潜伏期は2~3週間。発熱・倦怠感・頭痛・咽頭痛などとともに咳が始まり、乾いた咳が徐々に強くなり数週間続くこともあり、乳幼児では鼻汁をみとめることもあります。
 検査・治療方法
検査・治療方法診断には咽頭ぬぐい液を使用した迅速抗原検査がありますが、マイコプラズマの増殖部位はのどより下部であるため、インフルエンザなどの迅速抗原検査に比べると感度は低くなっています。
治療には抗生剤を使用し、その他症状に合わせて咳止め・解熱剤も併用します。
一般的には予後良好な疾患ですが、時に様々な合併症をみとめることがあり、注意が必要となります。 -
溶連菌感染症
(ようれんきんかんせんしょう)
概要
溶連菌は健康な小児の5~20%の咽頭・腸管・皮膚などに存在する常在菌ですが、飛沫・接触感染によって急性咽頭炎などの原因になります。潜伏期は2~5日で、発熱・咽頭痛があり、時に全身に発疹がでることがあります。発疹を伴う溶連菌感染症を「猩紅熱(しょうこうねつ)」と呼びます。
 検査・治療方法
検査・治療方法診断には迅速抗原検査が有用です。
治療は抗生剤投与が有効で、多くの場合抗生剤への反応がよく、症状の改善も速やかですが、抗生剤治療を中断すると症状の増悪をみとめることがあり、溶連菌感染後にリウマチ熱や急性糸球体腎炎、IgA血管炎などを発症することがあり、抗生剤は処方された日数をしっかり飲み切ることが重要です。
学校保健安全法に基づき「主要症状が消失するまで、または抗菌治療を開始して24時間を経過するまで」は、出席停止期間となります。 -
急性中耳炎
概要
小児(特に3歳以下の乳幼児)に多くみられる耳の疾患で、鼓膜の奥にある中耳に炎症が起こる病気です。主な症状には、耳の痛み、発熱、耳だれ(膿が耳から出る)、難聴、乳幼児の場合は機嫌の悪化や哺乳困難があげられます。原因は、風邪などの上気道感染から耳管を通じて細菌やウイルスが中耳に入り込むことが多いです。小児は耳管が短く水平に近いため、感染が広がりやすい構造になっています。急性中耳炎は適切な治療で治癒しますが、繰り返す場合は滲出性中耳炎や慢性中耳炎に進展することもあり、早期の診断と治療が重要です。
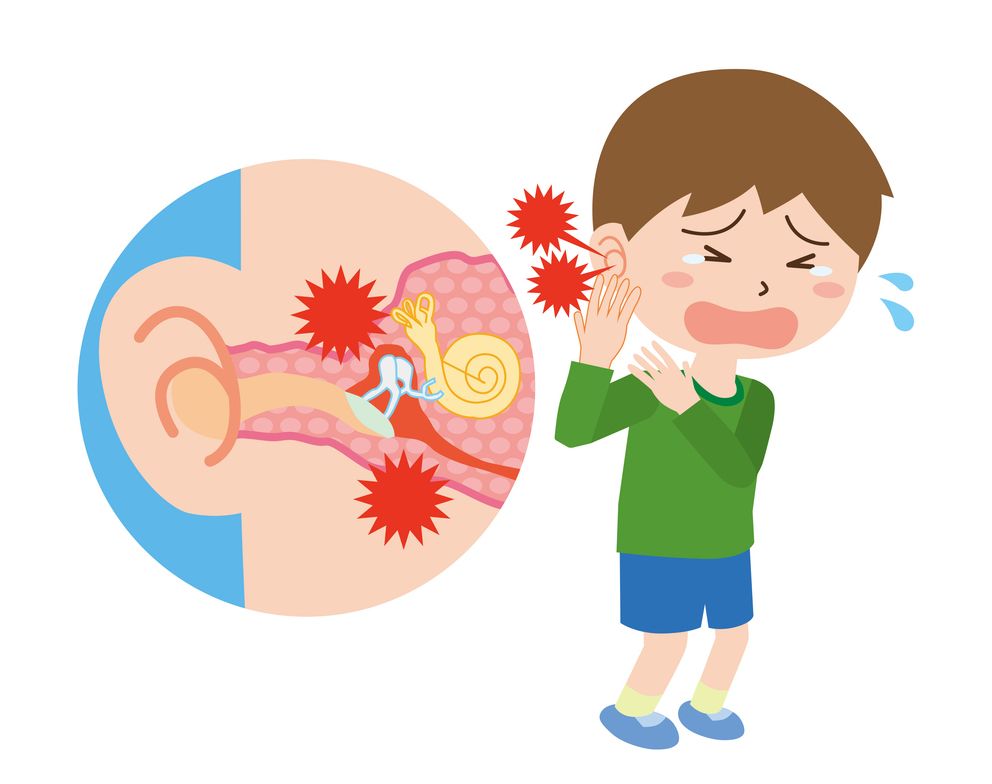 検査・治療方法
検査・治療方法耳鏡を使って耳の内部を確認し、鼓膜の状態をチェックします。鼓膜が赤く腫れていたり、膿がたまっている場合、急性中耳炎が疑われます。聴力検査や鼓膜の動きの確認も行い、感染の有無や重症度を評価します。
急性中耳炎では、抗生物質や鎮痛薬を使用して感染を抑え、痛みを和らげます。膿がたまっている場合、膿の排出のために鼓膜に小さな穴を開け、膿を外に出す処置を行います。慢性中耳炎では、繰り返す感染を防ぐために手術で膿を排出し、鼓膜を修復することがあります。(聴力検査や排膿などの処置は耳鼻科で行っています。) -
クループ
概要
主に乳幼児に見られるウイルス感染による喉頭の炎症で、気道が狭くなる疾患です。特徴的な症状として、犬の鳴き声のような咳、吸気時の喘鳴、嗄声、発熱があげられます。夜間に症状が悪化することが多く、重症の場合は呼吸困難を引き起こすことがあります。
 検査・治療方法
検査・治療方法重症度の評価には酸素飽和度の測定などを行います。
治療としては、加湿・水分摂取・内服・アドレナリン吸入・ステロイド投与などを行います。多くの場合は前記のような治療により症状が軽快しますが、重症例では酸素投与や入院治療が必要となることがあります。 -
急性胃腸炎
概要
胃や腸の粘膜に炎症が生じる疾患で、感染性と非感染性に分類されます。主な症状には、下痢、嘔吐、腹痛、発熱、食欲不振があり、脱水症状を伴うことがあります。
感染性胃腸炎はウイルス性(ノロウイルス・ロタウイルスなど)と、細菌性(サルモネラ・カンピロバクターなど)があり、汚染された食物を介する場合(食中毒)と、感染者の便や吐物に触れた手指を介する場合があります。一方、非感染性では薬剤、アレルギー、食事内容などが要因となります。 検査・治療方法
検査・治療方法必要に応じて便の中のウイルスや細菌の検査、重症例では血液検査などを行います。非感染性の原因が疑われる場合は、アレルギーや薬剤の履歴なども調べます。
治療の基本は対症療法で、脱水の評価と補正を行います。軽度~中等度の場合が多く、安静と経口補水液の投与で改善が期待できますが、重度の場合は入院や点滴治療を必要とします。 -
熱性けいれん
概要
熱性けいれんは、主に生後6か月から5歳までの小児に通常38℃以上の発熱に伴ってみられる発作性の疾患です。けいれんは全身が硬直したり、手足が震えたりする形で現れます。一回の発作は5分以内におさまることが多く、多くの場合は後遺症を残しません。原因ははっきりしていませんが、未熟な脳の神経回路が発熱により刺激されることで起こると考えられています。大半は良性で自然に回復しますが、他の疾患の可能性もあるため、繰り返す場合や発作時間が長い場合には、詳しい検査が必要になることもあります。
 検査・治療方法
検査・治療方法多くの場合、けいれん発作中に特に検査は必要ありません。ただし、発作が長引く場合や発熱が長引いて重症感染症が疑われる場合などには、脳炎や髄膜炎など重篤な疾患との鑑別のために、血液検査や髄液検査が必要になることがあります。
けいれん中は安全な姿勢を保ち、呼吸が確保されていることを確認します。通常、数分で自然におさまるため経過観察が基本ですが、5分以上持続する場合は速やかに医療機関の受診が必要です。けいれんが長引く場合には、抗けいれん剤の投与などを行います。 -
気管支喘息
(ぜんそく)
概要
気管支喘息は、気道の慢性炎症により、気管支が過敏になり発作性に収縮を起こす疾患です。主な症状には、咳、喘鳴、息切れ、呼吸困難があげられます。夜間や早朝、運動後に症状が悪化することが多いです。原因には、ダニやホコリ、花粉などのアレルゲン、寒暖差、運動、たばこの煙、ストレスなどが関与します。家族に喘息やアレルギー体質がある場合、発症リスクが高まります。気管支の炎症や分泌物が気道を狭めることで発作が生じます。多くの場合、小児期に発症し、成長とともに症状が軽快することもありますが、適切な管理と治療が必要です。
 検査・治療方法
検査・治療方法問診と症状の観察を行い、アレルギーの関与が疑われる場合には、アレルギー検査を行う場合もあります。
治療は発作予防と発作時の症状緩和が目的です。発作時には内服・吸入などで症状の改善を目指しますが、発作のひどい場合には酸素投与や点滴・入院などが必要になることがあります。発作のない時も、ステロイド吸入や内服薬の継続を行い、発作を予防することが重要です。体力づくりやアレルゲンの回避、生活環境の整備も有用です。 -
アトピー性皮膚炎
概要
慢性的に繰り返す湿疹やかゆみが特徴の皮膚疾患です。主に顔や首、肘や膝の裏に赤みやかさつき、丘疹(ブツブツ)などが現れ、ひどくなると皮膚が厚くなったり色素沈着が起こることもあります。
原因は、遺伝的要因や皮膚のバリア機能の低下、ダニやほこり、食物などのアレルギーや環境因子が関与すると考えられています。かゆみが強いため、掻き壊しによる傷や二次感染を引き起こすこともあります。また、乳幼児から成人まで幅広い年齢層にみられ、年齢によって症状の現れ方や部位が異なることがあります。症状は一時的に軽減することもありますが、環境要因や季節の変化、ストレスなどによって悪化しやすいのが特徴です。 検査・治療方法
検査・治療方法問診や視診で症状を確認し、血液検査でIgE値やアレルギー原因物質を調べます。パッチテストで接触アレルギーを確認することもあります。
治療は外用薬(ステロイド剤・免疫調節薬)の使用、入浴などによる清潔保持や保湿剤によるスキンケアを継続することで、症状の軽減と悪化防止を目指します。内服薬として抗ヒスタミン薬を使用する場合もあります。生活環境の改善が重要で、症状に応じた治療と管理が必要です。 -
便秘
概要
栄養バランスの偏りや食物繊維・水分摂取不足、運動不足、生活習慣の乱れ、ストレスなどが便秘を悪化させる誘因となります。また、慢性的な便秘の場合は、直腸や肛門周辺の機能障害や、消化器系の病気が隠れていることもあります。
 検査・治療方法
検査・治療方法問診・腹部の触診や便の状態を確認します。必要に応じてX線検査を行うこともあります。
治療は、食事の改善や水分摂取、運動、規則正しい生活など、生活習慣の改善が基本です。薬物療法としては、便軟化剤や浣腸を使用し、症状に応じて適切な治療を行います。 -
夜尿症
(おねしょ)
概要
夜間の睡眠中に無意識の排尿(おねしょ)が続く状態を指し、5歳以上のお子さんで1ヶ月に1回以上の夜尿が3ヶ月以上続く場合に「夜尿症」と呼ばれます。寝ている間におしっこがたくさん作られすぎたり、おしっこを十分に貯められない、ぐっすり眠ってしまいおしっこが貯まっていても起きられないなどが原因として考えられます。多くの場合、成長とともに自然に改善しますが、心理的負担が大きいこともあるため、適切な対応が必要です。また、夜尿症ではない他の原因で同じような症状が出ることもあるため、適切な診断が必要です。
 検査・治療方法
検査・治療方法生活習慣や夜間の排尿パターンを把握するための詳細な問診や診察、尿検査を行います。また、毎日、日誌をつけて夜尿の現状を確認します。夜尿改善のためには“起こさない・怒らない・あせらない”ことです。寝る前の水分摂取を控える、寝る前には必ず排尿をすませるなど、生活改善も大切です。そのうえで、内服薬治療などを併用することで症状改善を目指します。
-
起立性調節障害
概要
急に立ち上がった時や長時間の立位で低下した血圧を自律神経系の不調によりうまく調節できず、体や脳への血流が一時的に不足することで生じる状態です。主な症状として、立ちくらみ、めまい、ふらつき、吐き気、動悸、朝の起床困難などがあげられます。小学校高学年から中高生の女子に多くみられます。原因は自律神経の機能不全が主で、脱水や疲労、急激な成長期の身体変化も関与します。
 検査・治療方法
検査・治療方法問診と血圧・心拍数の測定を行います。起立試験で自律神経の状態や血液検査で他の疾患の有無を確認します。また、日常生活の状況を詳しく伺い、症状の原因を多角的に評価します。
治療では、生活習慣の改善が基本です。適切な水分・塩分摂取、規則正しい生活リズムの維持を指導します。症状が重い場合には、薬物療法を併用することもあります。運動療法やストレスケアも効果的で、子どもの成長とともに症状が改善することもあります。 -
臍ヘルニア
(でべそ)
概要
出生後お母さんと赤ちゃんをつなぐ「へその緒」が取れた後、本来はその通路の穴(臍輪)は収縮して閉じますが、それが閉じずにへその皮膚の下に腹腔内に繋がる穴が残り、そこから腸が脱出して皮膚の下に袋状の盛り上がりができている状態をいいます。いわゆる「でべそ」です。
新生児の20~40%程度にみられ、1歳までに80%、2歳までに90%が自然治癒するといわれています。 検査・治療方法
検査・治療方法泣いた時や排便時など腹圧のかかった時に出てくる場合と、普段からおへそが出ている場合があります。
自然治癒することもありますが、指で腸を押し戻し綿球などを押し込み上からテープで固定する「圧迫療法」も有効です。2歳を過ぎても治らない場合には手術を行うことも検討します。 -
頭部打撲
概要
転落・転倒や衝突などにより頭部を強く打つことで生じる外傷です。症状は軽度なものから重度なものまで幅広く、軽症では受傷部の一時的な痛みや腫れ(たんこぶ)・軽度の出血を伴いますが、重症の場合には頭蓋骨骨折や脳震盪、内出血を引き起こす可能性があります。特に、意識喪失や嘔吐、けいれんがみられる場合には速やかな医療機関の受診が必要です。症状の程度にかかわらず、頭部を打った際には慎重な観察が必要です。
 治療方法
治療方法怪我の程度の確認や神経学的評価を行い、重症度を判断します。
治療は症状の重さに応じて異なります。軽度の場合は安静や冷却で様子をみますが、重傷の場合には入院治療や手術が必要になることもあります。怪我の程度では重症度の判断は難しい場合もあるので、早期の受診をお勧めしています。


